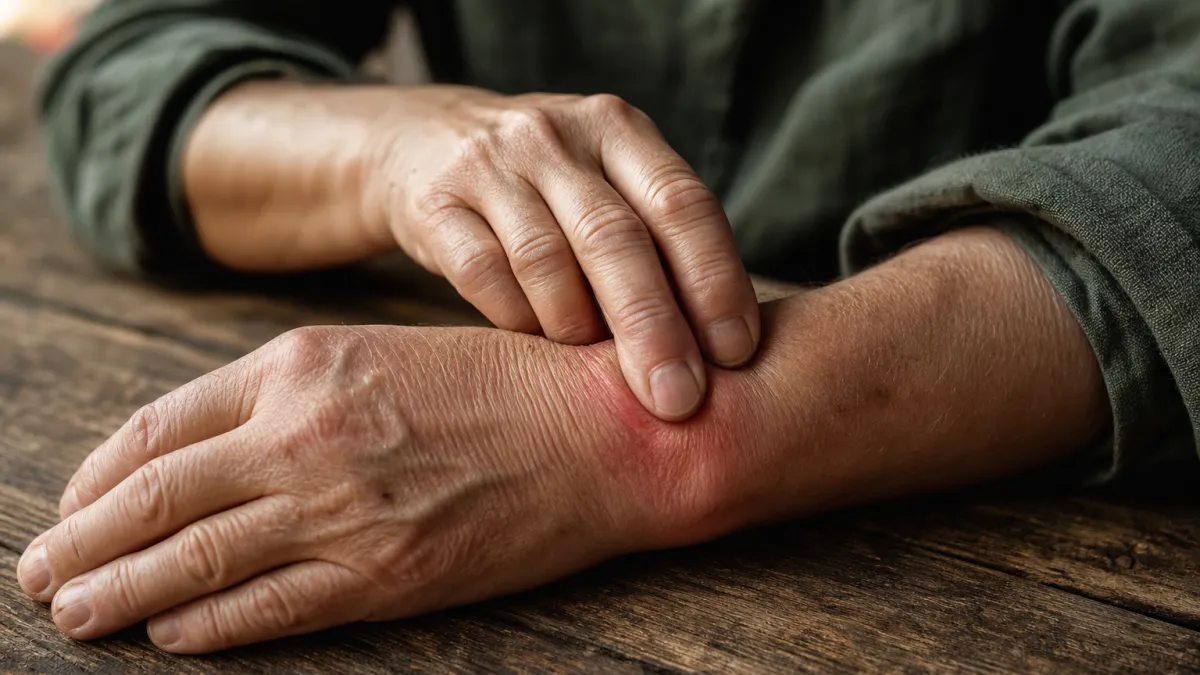
L'inflammation n'est pas un dysfonctionnement. C'est une réponse biologique programmée, déclenchée par des médiateurs chimiques précis comme les prostaglandines. L'erreur répandue consiste à la supprimer systématiquement, alors que comprendre ses mécanismes conditionne l'efficacité de tout traitement anti-inflammatoire.
Les secrets des mécanismes de l'inflammation
L'inflammation obéit à une logique précise, pas au hasard. Comprendre ses mécanismes et ses déclencheurs, c'est déjà tenir la clé du traitement adapté.
Mystères du processus inflammatoire
Le corps ne réagit pas au hasard. Face à une agression — infection, blessure, corps étranger — il déclenche une séquence défensive précise, dont les quatre phases s'enchaînent avec une logique mécanique :
- La reconnaissance de l'agent pathogène active les récepteurs immunitaires de surface : sans cette détection, aucune réponse ne se déclenche.
- L'activation des cellules immunitaires mobilise neutrophiles et macrophages directement sur le site lésé.
- La libération de médiateurs chimiques — cytokines et prostaglandines — provoque les signes visibles : rougeur, chaleur, gonflement, douleur. Ces molécules amplifient le signal d'alarme tout en recrutant des renforts.
- La réparation tissulaire ne commence qu'une fois la menace neutralisée. C'est la phase la plus longue, souvent invisible.
Comprendre cette séquence change le regard sur la douleur inflammatoire : elle n'est pas un dysfonctionnement, c'est une preuve que le système fonctionne.
Déclencheurs de l'inflammation
L'inflammation ne surgit pas sans raison. Le corps déclenche cette réponse précisément parce qu'il a détecté une menace identifiable — et la nature de cette menace conditionne directement l'intensité et la durée de la réaction.
Trois grandes catégories de déclencheurs structurent la majorité des cas cliniques. Chacune active la cascade inflammatoire par un mécanisme distinct :
| Facteur | Exemple |
|---|---|
| Infection bactérienne | Angine streptococcique |
| Infection virale | Grippe |
| Blessure physique | Entorse |
| Réaction allergique | Pollen |
| Maladie auto-immune | Polyarthrite rhumatoïde |
| Irritant chimique | Produit caustique |
Reconnaître le facteur déclenchant n'est pas un exercice théorique. C'est ce qui permet d'orienter le traitement : une inflammation d'origine infectieuse ne se gère pas avec les mêmes outils qu'une réaction allergique. Confondre la cause et le symptôme, c'est traiter la fumée sans éteindre le feu.
La cause détermine la réponse. Une fois ce diagnostic posé, la question du traitement — médicamenteux ou non — devient beaucoup plus lisible.
Exploration des traitements anti-inflammatoires
Trois familles de molécules, des profils de risque distincts, des alternatives naturelles documentées : le choix d'un traitement anti-inflammatoire repose sur une logique de paliers précise.
Panorama des anti-inflammatoires
Trois familles de molécules structurent l'arsenal anti-inflammatoire, et confondre leurs logiques d'action expose à des erreurs thérapeutiques évitables.
Les AINS comme l'ibuprofène bloquent les cyclo-oxygénases, enzymes productrices de prostaglandines. Résultat : la douleur légère à modérée recule, mais le risque gastrique augmente avec la durée d'exposition. Les corticoïdes comme la prednisone agissent en amont, en supprimant l'ensemble de la cascade inflammatoire. Leur puissance justifie la prescription dans les inflammations sévères, au prix d'effets systémiques à surveiller. Les inhibiteurs de cytokines ciblent des messagers chimiques précis — interleukines ou TNF-alpha — ce qui les réserve aux pathologies auto-immunes résistantes aux deux premières lignes.
Chaque palier correspond à une intensité inflammatoire. Utiliser un corticoïde pour une douleur musculaire banale, c'est activer une soupape de haute pression là où un simple réglage suffisait.
Bénéfices et risques des anti-inflammatoires
Chaque anti-inflammatoire agit comme une soupape sur la réponse inflammatoire, mais cette action a un coût physiologique précis. Les AINS bloquent les prostaglandines qui protègent la muqueuse gastrique — d'où un risque d'ulcère réel, même à dose modérée. Les corticoïdes, eux, interfèrent avec le métabolisme glucidique et la rétention hydrosodée, ce qui explique la prise de poids et l'hypertension associées.
Le profil de risque varie selon la durée du traitement et la vulnérabilité du patient :
| Type | Bénéfice principal | Effets secondaires |
|---|---|---|
| AINS | Analgésie rapide | Ulcères gastriques |
| Corticoïdes | Anti-inflammatoire puissant | Prise de poids, hypertension |
| AINS + IPP | Protection gastrique renforcée | Interactions médicamenteuses |
| Corticoïdes au long cours | Contrôle des maladies chroniques | Ostéoporose, immunosuppression |
La décision thérapeutique se construit donc sur une balance précise entre l'intensité du soulagement attendu et le terrain du patient.
Personnalisation du traitement anti-inflammatoire
Aucun traitement anti-inflammatoire n'est universel. La sévérité de l'inflammation et la tolérance individuelle déterminent le protocole adapté — ignorer cette variable, c'est exposer le patient à une efficacité réduite ou à des effets indésirables évitables.
Les alternatives naturelles s'intègrent dans cette logique de personnalisation :
- Le curcuma agit en inhibant les voies NF-κB, impliquées dans la cascade inflammatoire — son effet reste dose-dépendant et nécessite une formulation biodisponible pour être actif.
- Le gingembre module la production de prostaglandines, à l'image des AINS, mais avec un profil gastrique mieux toléré.
- Les oméga-3 réduisent la synthèse des médiateurs pro-inflammatoires (leucotriènes, thromboxanes) — leur efficacité augmente avec une prise régulière sur plusieurs semaines.
- L'association curcuma + oméga-3 peut produire un effet synergique sur l'inflammation chronique de faible intensité.
Le médecin ajuste le protocole selon le terrain : pathologie sous-jacente, traitements en cours, réponse observée.
La balance bénéfices-risques et la personnalisation du protocole posent les bases d'une décision thérapeutique éclairée — ce que la prévention de l'inflammation chronique vient compléter.
Chaque traitement anti-inflammatoire agit sur un mécanisme précis. Confondre une inflammation aiguë et chronique conduit aux mauvais choix thérapeutiques.
Un médecin ou pharmacien peut adapter la molécule, la dose et la durée à votre profil exact.
Questions fréquentes
Quelle est la différence entre AINS et corticoïdes ?
Les AINS (ibuprofène, aspirine) bloquent les cyclo-oxygénases en périphérie. Les corticoïdes agissent plus en amont, inhibant la phospholipase A2. Leur puissance est supérieure, mais leurs effets indésirables systémiques le sont aussi.
Quand l'inflammation devient-elle dangereuse pour la santé ?
L'inflammation chronique de bas grade est le vrai danger. Elle entretient silencieusement des pathologies cardiovasculaires, métaboliques et auto-immunes. Une CRP élevée durablement au-delà de 3 mg/L constitue un signal d'alerte clinique à ne pas ignorer.
Les anti-inflammatoires naturels sont-ils vraiment efficaces ?
La curcumine et les oméga-3 possèdent des preuves cliniques réelles, mais leurs concentrations actives restent difficiles à atteindre par l'alimentation seule. Ils complètent un traitement médical ; ils ne le remplacent pas.
Peut-on prendre des AINS sans ordonnance sans risque ?
Non. Les AINS en automédication exposent à des risques gastro-intestinaux, rénaux et cardiovasculaires documentés. Au-delà de 3 jours de prise, une évaluation médicale s'impose. La dose minimale efficace reste le seul principe de sécurité valide.
Comment stopper un cycle d'inflammation chronique ?
Le levier le plus documenté est la réduction des marqueurs pro-inflammatoires via trois axes combinés : correction du microbiote, réduction des acides gras oméga-6 en excès, et traitement de la cause sous-jacente. Aucun anti-inflammatoire seul ne suffit.